O carcinoma hepatocelular, também chamado de hepatocarcinoma, é o tipo mais frequente de câncer primário do fígado. Trata-se de uma doença agressiva, com alta taxa de mortalidade, geralmente associada a condições como cirrose hepática e hepatites B e C.
Neste artigo, você vai entender o que é o carcinoma hepatocelular, suas principais causas, sintomas, formas de diagnóstico, opções de tratamento e estratégias de prevenção.
O que é carcinoma hepatocelular?
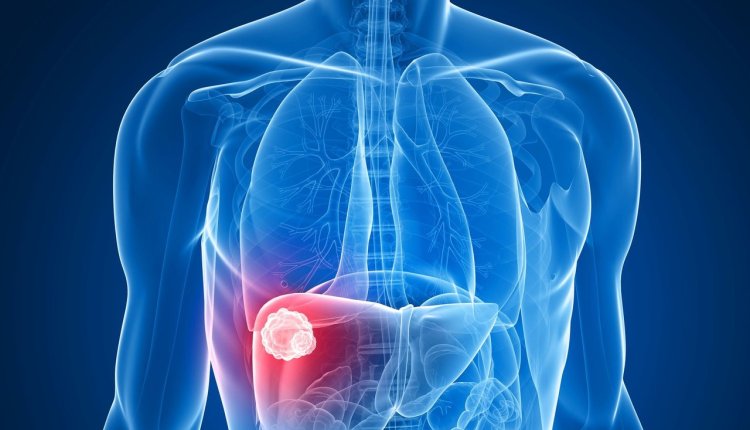
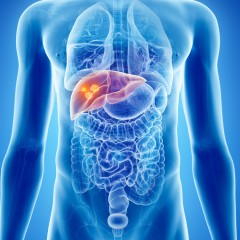
O carcinoma hepatocelular é um tumor maligno do fígado que se desenvolve a partir de mutações nos hepatócitos, as células que compõem o órgão.
Na maioria dos casos, ele surge em pacientes com doenças crônicas do fígado, como a cirrose, ou em decorrência de infecções virais (hepatite B e C). Ultimamente esse tumor também vem sendo associado a esteato-hepatite, causada pela esteatose hepática.
Em resumo: o carcinoma hepatocelular é a forma mais comum de câncer primário do fígado e está diretamente ligado a fatores de risco preveníveis.
Causas e fatores de risco do carcinoma hepatocelular
Entre as principais causas e fatores que aumentam o risco de desenvolver o hepatocarcinoma estão:
- Infecção crônica pelo vírus da hepatite B
- Infecção crônica pelo vírus da hepatite C
- Cirrose hepática
- Esteato-hepatite não alcoólica (acúmulo de gordura no fígado)
- Consumo excessivo e prolongado de álcool
Sintomas do carcinoma hepatocelular
Nos estágios iniciais, o carcinoma hepatocelular geralmente não apresenta sintomas específicos, o que dificulta o diagnóstico precoce.
Quando os sinais aparecem, em fases mais avançadas, eles podem incluir:
- Ascite (acúmulo de líquido no abdômen)
- Icterícia (pele e olhos amarelados)
- Tumor palpável na região abdominal
- Perda de apetite e emagrecimento involuntário
- Hemorragia digestiva
- Encefalopatia hepática (alterações neurológicas)
O diagnóstico tardio é um dos principais desafios no tratamento da doença.
Como é feito o diagnóstico?
O diagnóstico do carcinoma hepatocelular pode incluir:
- Exames de sangue – para avaliar as funções do fígado e marcadores tumorais.
- Exames de imagem – como tomografia computadorizada e ressonância magnética, eficazes na diferenciação entre tumores benignos e malignos.
- Ultrassonografia – usada principalmente para rastreio de nódulos em pacientes com cirrose, mas depende da experiência do médico para detectar nódulos pequenos.
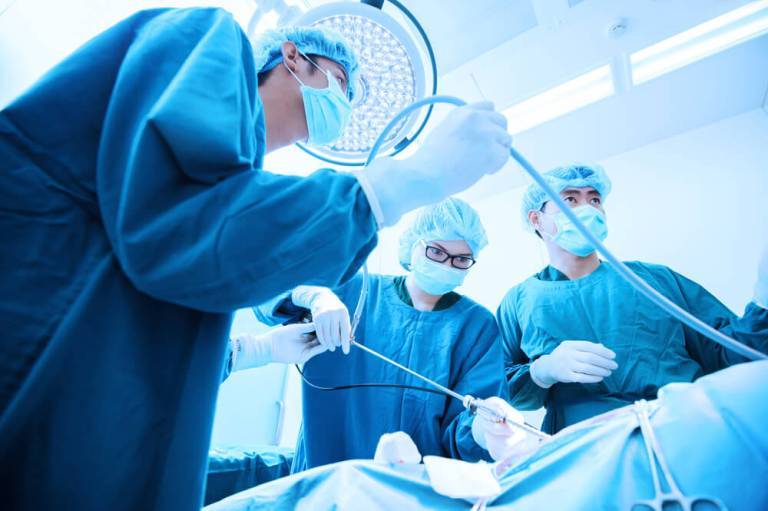
Tratamento do carcinoma hepatocelular
As opções de tratamento variam de acordo com o estágio da doença e as condições clínicas do paciente:
- Transplante de fígado – considerado a opção mais eficaz e definitiva em muitos casos.
- Hepatectomia – cirurgia para remover a parte do fígado afetada pelo tumor.
- Tratamentos não cirúrgicos, que podem ser indicados quando a cirurgia não é possível, sendo os mais comuns:
- Quimioembolização (quimioterapia local combinada ao bloqueio da irrigação do tumor)
- Ablação por radiofrequência
Prevenção do câncer de fígado
A melhor forma de combater o carcinoma hepatocelular é reduzir os fatores de risco. Algumas medidas incluem:
- Vacinação contra a hepatite B
- Prevenção e tratamento da hepatite C
- Redução ou abandono do consumo de álcool
- Controle da obesidade e da esteatose hepática
- Consultas médicas regulares e exames de rotina, pelo menos uma vez ao ano
O carcinoma hepatocelular é uma doença grave e de difícil tratamento quando diagnosticada em estágios avançados. Por isso, a prevenção, o diagnóstico precoce e o acompanhamento médico regular são fundamentais para aumentar as chances de sucesso no tratamento.
Se você deseja saber mais sobre prevenção e tratamento do câncer de fígado, continue explorando os artigos do blog. Para avaliação médica especializada, agende uma consulta com o Dr. Douglas, cirurgião do aparelho digestivo e hepatobiliar no Rio de Janeiro.